بعد از زایمان، چه زمانی باید به فکر جلوگیری باشید؟
?
زایمان یکی از مهمترین و پیچیدهترین مراحل زندگی یک زن است که نهتنها از نظر جسمی، بلکه از نظر روانی نیز تغییرات زیادی را بههمراه دارد. پس از به دنیا آمدن نوزاد، تمام تمرکز مادر بر مراقبت از کودک، تغذیه، شیردهی و استراحت متمرکز میشود. اما در کنار همه این موارد، موضوع مهم دیگری نیز مطرح است: پیشگیری از بارداری پس از زایمان.
بارداری مجدد در فاصله کم نهتنها ممکن است سلامت جسمی مادر را به خطر بیندازد، بلکه میتواند باعث خستگی شدید، کاهش کیفیت مراقبت از نوزاد و حتی بروز مشکلات روانی شود. بنابراین، این سؤال که "چه زمانی باید برای جلوگیری اقدام کرد؟" اهمیتی دوچندان دارد. در ادامه این مقاله، به بررسی این موضوع از دید تخصصی و کاربردی خواهیم پرداخت.
تغییرات فیزیولوژیک بدن بعد از زایمان
بدن زن پس از زایمان وارد فاز ترمیم و بازسازی میشود. در این دوران، اندامهای داخلی مانند رحم، تخمدانها و سیستم هورمونی بهآرامی به وضعیت پیش از بارداری بازمیگردند. این بازسازی در زایمان طبیعی و سزارین با سرعت متفاوتی انجام میشود. بهطور کلی، فرآیند برگشت رحم به حالت اولیه حدود 6 هفته زمان میبرد، اما بازگشت کامل چرخه قاعدگی ممکن است تا چند ماه طول بکشد، بهخصوص اگر مادر در حال شیردهی باشد.
برخلاف تصور برخی از مادران، **امکان تخمکگذاری حتی قبل از بازگشت اولین قاعدگی وجود دارد**. یعنی ممکن است بارداری در شرایطی رخ دهد که هنوز هیچ نشانهای از پریود دیده نشده است. این موضوع بهویژه برای مادرانی که شیر نمیدهند یا شیر کمی تولید میکنند، اهمیت بیشتری دارد.
در صورتی که هیچ اقدامی برای پیشگیری انجام نشود، بارداری ناخواسته میتواند در همان ماههای ابتدایی پس از زایمان رخ دهد؛ آن هم در زمانی که بدن مادر هنوز بهطور کامل ریکاوری نشده است. به همین دلیل، پزشکان توصیه میکنند که هر زنی پس از زایمان، برنامه مشخصی برای جلوگیری از بارداری داشته باشد.
چه زمانی میتوان روشهای جلوگیری را شروع کرد؟
زمان شروع جلوگیری به عوامل مختلفی بستگی دارد؛ از جمله نوع زایمان (طبیعی یا سزارین)، وضعیت شیردهی (انحصاری یا ترکیبی)، وجود عوارض پس از زایمان و وضعیت عمومی بدن مادر. با این حال، میتوان یک جدول راهنما برای تخمین زمان مناسب استفاده از روشهای پیشگیری ارائه داد:
| نوع زایمان | وضعیت شیردهی | زمان شروع پیشنهادی برای جلوگیری |
|---|---|---|
| زایمان طبیعی | شیردهی انحصاری | از هفته 6 به بعد |
| زایمان طبیعی | بدون شیردهی | از هفته 3 به بعد |
| سزارین | با یا بدون شیردهی | پس از هفته 6، پس از تایید پزشک |
نکته مهم این است که شیردهی بهتنهایی یک روش مطمئن برای جلوگیری نیست، مگر در شرایط خاص و تنها در 6 ماه اول پس از زایمان، آنهم با شیردهی انحصاری و بدون فاصله. بنابراین حتی مادرانی که به نوزادشان شیر میدهند، نباید پیشگیری را نادیده بگیرند.
کدام روش جلوگیری برای بعد از زایمان بهتر است؟
انتخاب روش مناسب پیشگیری بستگی به مدت زمان مورد نظر، وضعیت سلامت، میزان آمادگی برای بارداری بعدی و ترجیحات شخصی دارد. در ادامه، مهمترین روشهایی که معمولاً برای مادران بعد از زایمان توصیه میشود را معرفی میکنیم:
- کاندوم: روشی ساده، در دسترس و بیخطر است. هیچگونه تأثیر منفی بر شیر مادر ندارد و میتوان بلافاصله پس از زایمان از آن استفاده کرد.
- قرصهای پیشگیری پروژستینی: قرصهای کمهورمون که برای دوران شیردهی طراحی شدهاند. از هفته سوم پس از زایمان قابل مصرف هستند.
- آمپول جلوگیری (DMPA): تزریق هر 3 ماه یکبار باعث مهار تخمکگذاری میشود. مناسب برای مادران پرمشغله یا کسانی که مصرف روزانه قرص برایشان دشوار است.
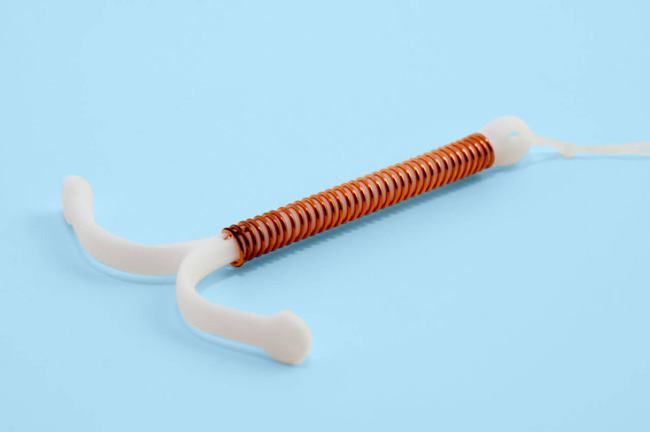
- آیودی (IUD): یکی از محبوبترین و موثرترین روشهای بلندمدت جلوگیری است که میتواند بین 3 تا 10 سال مؤثر باقی بماند. گذاشتن آن معمولاً 6 هفته پس از زایمان و با نظر پزشک انجام میشود.
در بین تمام گزینهها، گذاشتن آیودی بهدلیل بینیازی به پیگیری روزانه، عدم تأثیر بر شیر مادر و دوام طولانی، یکی از بهترین انتخابها محسوب میشود. اگر دوست دارید درباره شرایط، هزینهها، انواع آیودی مسی یا هورمونی و مزایای آن بدانید، پیشنهاد میکنیم به صفحه گذاشتن آیودی مهر مادر مراجعه کنید.
اهمیت مشورت با پزشک قبل از شروع روش جلوگیری
هر بدنی با بدن دیگر متفاوت است. شرایط پس از زایمان نیز در هر زن ممکن است متفاوت باشد؛ مثلاً برخی ممکن است دچار خونریزی شدید، عفونت رحم، تاخیر در ترمیم زخم یا افسردگی پس از زایمان شوند. به همین دلیل، مشورت با پزشک قبل از انتخاب روش جلوگیری، اقدامی ضروری است.
پزشک یا ماما با بررسی وضعیت رحم، ترمیم بخیهها (در صورت سزارین یا زایمان با پارگی)، سطح هورمونها و شیردهی، میتواند بهترین روش متناسب با بدن شما را توصیه کند. همچنین اگر سابقه بیماری خاصی دارید یا بارداری دشواری را تجربه کردهاید، حتماً این نکات را با پزشک در میان بگذارید.
پیشگیری، برنامهریزی هوشمندانه برای سلامت خانواده
اگرچه تولد نوزاد سرشار از شادی و لحظاتی ناب است، اما بیتوجهی به سلامت جسمی و باروری مادر میتواند پیامدهای جبرانناپذیری داشته باشد. پیشگیری بهموقع، با روش مناسب و قابل اطمینان، میتواند به مادر کمک کند تا بدن خود را بهخوبی بازیابی کرده، برای فرزند آینده با آمادگی بیشتری برنامهریزی کند و از بارداریهای ناخواسته جلوگیری شود.
چه زایمان طبیعی داشتهاید و چه سزارین، اکنون بهترین زمان برای مشورت و تصمیمگیری درباره پیشگیری از بارداری است. به مرکز مامایی مهر مادر برای خدمات مامایی و بارداری بیایید، روشهای مختلف را بررسی نمایید و اگر بهدنبال گزینهای راحت، طولانیمدت و بیدردسر هستید، پیشنهاد ما گذاشتن آیودی است در مرکز مامایی مهر مادر است؛ روشی که به شما آرامش خاطر میدهد و همزمان با شیردهی نیز سازگار است.
?